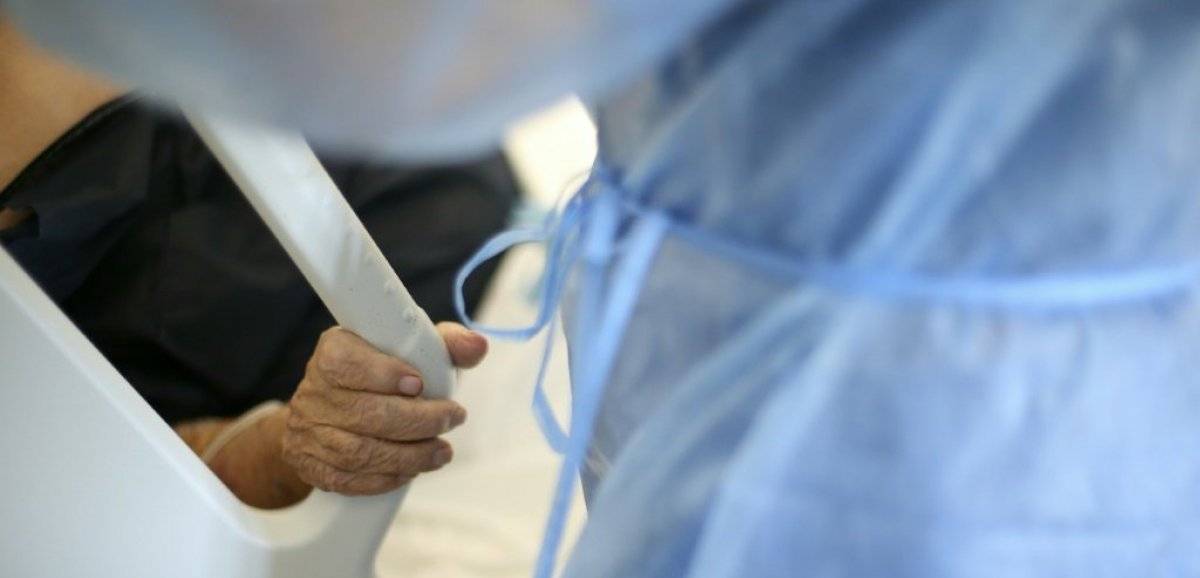
"Pendant l'épidémie de Covid-19, une patiente au pronostic assez sombre a refusé la sédation pendant 48 heures car elle avait peur qu'on l'euthanasie", se souvient Marie-Béatrice Nogier, médecin réanimateur et néphrologue. Une illustration de la fragile relation de confiance entre le patient et le soignant.
Selon la médecin, c'est cette relation qui pourrait être "corrompue" par le récent avis du conseil consultatif national d'éthique (CCNE) ouvrant la porte, sous conditions, à une "aide active à mourir" pour les malades incurables en fin de vie.
Cela contraindrait les blouses blanches à "rompre" avec le serment d'Hippocrate, selon lequel le médecin "(fera) tout pour soulager les souffrances, ne (prolongera) pas abusivement les agonies, ne (provoquera) jamais la mort délibérément", ajoute-t-elle.
"Quand on me dit +je veux mourir+, je vais prendre le temps de parler, soulager la douleur, mettre en place un suivi psychologique", détaille de son côté Alix Durroux, gériatre.
Mais cet "appel au secours", qui n'est "pas rare", persiste rarement dans le temps. "Donner la mort, ce n'est pas un soin. Le vrai soin, c'est de comprendre ce qui est derrière la demande" du patient et l'accompagner, explique Mme Durroux.
Toutefois, certains patients émettent une demande répétée de mourir, comme le rappelle une ex-cadre de santé ayant requis l'anonymat. "C'est un cheminement du patient, qui émet la demande et qu'il faut accompagner" durablement.
Développer les soins palliatifs
Accompagnatrice clandestine de patients en fin de vie, elle estime que cette "liberté de partir lorsque la souffrance devient insupportable" leur est due.
En 2010, 0,6% des décès sont survenus par voie d'euthanasie en France, selon l'enquête sur la fin de vie en France de l'Institut national d'études démographiques analysant des décisions médicales prises pour 4.700 patients.
Mais lorsque "tous les moyens sont mis en œuvre pour bien accompagner" les malades, en leur proposant des "activités qui redonnent sens à la vie", cette période se passe bien, selon Olivier Trédan, oncologue à Lyon. "Le problème, c'est que ce n'est pas le cas partout".
Gaël Durel, vice-président de l'association nationale des médecins coordonnateurs en EPHAD et du médico-social (MCOOR), relève un manque "d'anticipation, d'identification (des pathologies) et de formation" des personnels sur la fin de vie, auquel s'ajoute un accès inégal selon les territoires aux unités de soins palliatifs.
"Nous avons déjà quatre lois pour renforcer l'accès aux soins palliatifs, c'est surprenant d'en vouloir une cinquième", insiste-t-il.
Il reconnaît toutefois que, dans des situations "très exceptionnelles", en cas d'échec des soins palliatifs, de détresse psychologique du patient, des décisions collégiales "autres que la sédation profonde et continue" (autorisée par la loi, NDLR) peuvent être prises. Mais "l'exception ne peut devenir une possibilité" légale.
"Pas le maître de la vie"
Or, des "fins de vie longues, lentes, peuvent parfois s'accompagner de souffrances, parfois réfractaires", selon Régis Aubry, deuxième co-rapporteur de l'avis du CCNE et chef du département douleurs et soins palliatifs du CHU de Besançon.
Alors se pose, selon lui, la question d'"agir au mieux en respectant l'autonomie de ces personnes et le devoir de solidarité envers leur souffrance".
Pour un médecin anesthésiste-réanimateur à la retraite ayant requis l'anonymat, "les patients doivent pouvoir décider de leur vie et de leur mort", si cette demande est réfléchie, répétée et insistante: "on n'est pas le maître de la vie des patients".
Selon lui, l'interdiction du recours au suicide assisté peut aussi entraîner les patients à se suicider. "C'était le cas aussi lors des débats autour de l'interruption volontaire de grossesse", se souvient-il, "les femmes s'infligeaient des choses affreuses" pour avorter clandestinement.
L'Ordre des médecins n'est "pas favorable à l'euthanasie" et considère qu'en cas de nouvelle loi, les médecins doivent bénéficier d'une "clause de conscience".
Huit organisations de soignants ou d'établissements de soins palliatifs s'étaient de leur côté inquiétés des effets d'un "changement éthique majeur".
Pour Jean-François Delfraissy, président du CCNE, un dialogue va être "fondamental avec l'ensemble des équipes soignantes, en particulier celles qui s'occupent des soins palliatifs", avant une hypothétique nouvelle loi.
Envie d'afficher votre publicité ?
Contactez-nousEnvie d'afficher votre publicité ?
Contactez-nous
![Lles débats sur la fin de vie, relancés en France, clivent aussi le corps médical - Fred DUFOUR [AFP/Archives] Lles débats sur la fin de vie, relancés en France, clivent aussi le corps médical - Fred DUFOUR [AFP/Archives]](https://medias.tendanceouest.com/photos/galeries/402954/min-3899.jpg)


















L'espace des commentaires est ouvert aux inscrits.
Connectez-vous ou créez un compte pour pouvoir commenter cet article.